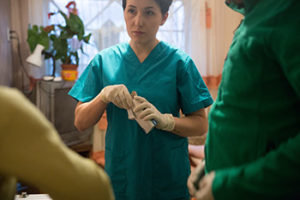
Паллиативная помощь. С членами мобильной бригады – врачом паллиативной помощи, волонтером и водителем-санитаром, мы встречаемся у ворот Алматинского городского онкоцентра на Утепова в серый будний апрельский день в 17:30. Ближайшие 4-6 часов они будут объезжать онкологических больных, чье заболевание находится в 3-4 стадии, а это значит, что эти пациенты выздоровеют навряд ли – они уходят.
- Паллиативная служба
- Паллиативная скорая
- Элеонора Абдумижетовна МАХПИРОВА, врач мобильной бригады паллиативной помощи:
- Мной движет желание помогать людям
- Экстренный звонок
- Проблема паллиативной помощи
- Многие отказываются принять свою болезнь
- «Какой хоспис? У нее же дети и внуки для ухода есть!»
- «После выписки мамы я поехала в Онкологию на Утепова
- Из ее рассказа мы также узнаем
- Недоверие
- По пути на следующий адрес мы продолжаем записывать интересный рассказ врача паллиативной мобильной бригады Элеоноры МАХПИРОВОЙ:
- По-хорошему, чем раньше начинается палллиативная помощь – тем лучше для пациента
- Особый эмоциональный контакт
- «Теперь он даже улыбается»
- Однажды ее сыну стало очень тяжело дышать
- В практике Элеоноры тоже была нетривиальная пациентка с раком печени
- «Паллиативная помощь не должна быть привилегией богатых»
- Общественный фонд «Вместе против рака»
- Первая в стране мобильная бригада
- Задачи Ассоциации
- Что касается выездной бригады паллиативной помощи
- Это люди с незаурядными личными и профессиональными качествами
- Управления Здравоохранения города Алматы:
Паллиативная служба
Время работы паллиативной службы обусловлено рабочим графиком сотрудников: днем врач Элеонора Абдумижетовна заботится о троих детях, младшему из которых 7 месяцев (дети останутся с няней, иногда помогает бабушка), а единственный постоянный волонтер бригады работает на полную ставку на основной работе.
Чтобы сделать этот репортаж, мы ждали месяц – важно было получить добро на визит журналистов от пациентов и их родственников. Согласились Сейфуллина-Ташкентская, Аэропорт, Жетысу. Но в Жетысу мы так и не заедем: можно было предполагать, что кто-то из героев материала не доживет до выхода материала, но, чтобы кто-то не дожил до интервью, – только в страшном сне…
Выездная служба паллиативной помощи создана общественным фондом «Вместе против рака» в 2014 году. Вначале это был пилотный проект, спонсируемый Фондом Сорос-Казахстан, а потом удалось получить поддержку руководства Алматинского онкоцентра (АОЦ) и Управления здравоохранения города Алматы. Банк РБК подарил под проект новый реанимобиль, а спонсоры обеспечили средствами для ухода за тяжелобольными. Сегодня мобильная бригада финансируется наполовину АОЦ, наполовину – фондом «Вместе против рака».
Паллиативная скорая
Чаще всего вызовы диспетчеру бригады поступают либо от районных онкологов, либо по телефону горячей линии общественного фонда 8-800-080-58-68. За время своего существования паллиативная скорая совершила более 2600 выездов к 450 пациентам. Они не лечат рак, они занимаются симптоматическим лечением, купируют хроническую боль, оказывают психологическую поддержку, обучают родственников навыкам ухода. Они помогают прожить последние месяцы, дни жизни и уйти достойно.
Мы осознаем, что этот репортаж получился очень светлым и чистым, за один вечер мы не увидели всей нищеты, грязи, боли и безысходности, с которой в режиме нон-стоп сталкиваются сотрудники выездной службы. Как метко сказала наш фотограф Татьяна БЕГАЙКИНА: «Я думаю, что мы на самый краешек ступили. Причем, клумбы».
Элеонора Абдумижетовна МАХПИРОВА, врач мобильной бригады паллиативной помощи:
 Я – хирург, но после замужества и рождения двоих мальчиков мне пришлось бросить хирургию. Работала в фармкомпании – работа отличная, но я чувствовала, что предаю медицину. Поэтому, когда руководитель фонда «Вместе против рака» Гульнара КУНИРОВА рассказала о проекте и предложила работу врача паллиативной помощи, то я с удовольствием согласилась.
Я – хирург, но после замужества и рождения двоих мальчиков мне пришлось бросить хирургию. Работала в фармкомпании – работа отличная, но я чувствовала, что предаю медицину. Поэтому, когда руководитель фонда «Вместе против рака» Гульнара КУНИРОВА рассказала о проекте и предложила работу врача паллиативной помощи, то я с удовольствием согласилась.
К нам в хирургию попадали пациенты с терминальной стадией рака, и я видела, что как таковой помощи по облегчению их страданий не предусмотрено. Прежде чем начать работать в бригаде, я прошла специальное обучение, организованное Казахстанской ассоциацией паллиативной помощи, ездила в Польшу. Прошлым летом, за месяц до рождения третьего сына, я прошла специализацию онколога – в работе с раковыми больными важно знать нюансы развития опухолевого процесса.
Мной движет желание помогать людям
Я 7 лет училась на врача, чтобы помогать людям, и я действительно получаю огромное удовольствие от своей работы. Когда мы приезжаем, то видим в глазах родственников отчаяние и страх, а когда уезжаем – они улыбаются, им становится легче. Я стараюсь объяснить каждое свое назначение – ведь пугает именно недостаток информации. Да, зарплаты у нас невысокие. Недавно я задавала самой себе вопрос: «Зачем мне это надо?» Ответить на него я не смогла, но и уйти с паллиативной помощи я не смогу.
В среднем, в день мы берем три вызова. Мы стараемся брать всех обратившихся пациентов, так как состояние у них тяжелое, наша помощь нужна всем. В основном, мы оказываем противоболевую терапию – на четвертой стадии, практически у всех пациентов имеется болевой синдром, а также купируем другие тяжкие симптомы развивающейся болезни или побочные эффекты приема препаратов. Частота визитов зависит от стадии болезни. Есть те, к кому мы приезжаем один раз в месяц, а есть, к кому два раза в день. Также мы даем консультации по телефону, в WhatsApp и днем, и ночью – вопросов обычно много.
Экстренный звонок
Если поступил экстренный звонок, что человеку плохо, то мы рекомендуем и обычную скорую вызвать, и нас ждать. Дело в том, что мы можем быть на другом конце города и просто не успеть экстренно. Часто бывает, что скорая, узнав про онкологию, отвечает, что они ничем помочь не могут и никуда не повезут на госпитализацию – это большая проблема, там просто нет протоколов работы с паллиативными больными. Но совсем не упоминать про онкологию нельзя, родственники в любом случае говорят про это при вызове.


Со своим напарником, волонтером (его медицинский опыт ограничивался лишь работой в качестве парамедика за границей), мы работаем вместе 2 года. Он для меня, как вторые глаза – замечает те изменения в пациентах, которые не замечаю я, часто берет на себя функцию психолога, организует социальную помощь.
Всю помощь наша бригада оказывает бесплатно, мы оставляем перевязочный материал, какие-то препараты, бесплатно можем предоставить специальные приспособления. Но бывает, что нашим пациентам просто нечего есть. Кстати, именно так мы познакомились с вашим фотографом – Татьяной БЕГАЙКИНОЙ, она помогла собрать помощь для одной из пациенток.
Проблема паллиативной помощи
Проблема паллиативной помощи в том, что ее часто не воспринимают даже врачи. Не все вокруг понимают, что мы делаем. Даже в большей степени, чем пациентам, мы нужны их родственникам – им нужна психологическая помощь, их нужно научить, как ухаживать. Этим занимаются наши медсестры Шолпан УТЕБАЕВА и Шакизат АБИШЕВА – их роль для семьи пациента в его последние дни трудно переоценить. Около 25 процентов времени мы выполняем медицинские манипуляции, а остальное время мы успокаиваем пациентов и родственников, разъясняем. Фондом «Вместе против рака» выпущены брошюры с рекомендациями по уходу за тяжелыми больными, мы их оставляем при первом визите, но им легче позвонить нам, чтобы узнать, что делать. Интернет тоже почти у всех есть, но все равно звонят нам.
Жить с пониманием, что твой пациент не выздоровеет – тяжело, но сейчас мы к этому привыкли и ставим определенные барьеры, чтобы легче было осознать утрату пациента. Есть такие пациенты, которых мы помним по сей день, общаемся с их родственниками. Гораздо тяжелее осознавать, что пациент умрет, хотя он и его родственники имеют надежду на выздоровление. Мы смотрим, говорить про это или нет, в зависимости от психологической подготовленности родственников.
Многие отказываются принять свою болезнь
С пациентами мы это не обсуждаем. Многие отказываются принять свою болезнь, надеются на выздоровление, отказываются от квалифицированной медицинской помощи, прибегая к услугам экстрасенсов. Если бы кто-то спросил моего совета (а у меня в жизни была такая ситуация, от рака умирала моя любимая бабушка: я, как медик, трезво оценила ситуацию, мы отказались от химиотерапии), то перед уходом больного в иной мир нужно стараться выполнить его желания, а не тратить деньги на всякие бесполезные консультации и сомнительные процедуры.
Осенью-весной обостряются многие заболевания, но если учитывать переменчивую погоду в Алматы этой весной, то нашим пациентам тотально плохо – плохо даже тем, кто был более-менее стабильным: просят приехать и первичные, и повторные. Любая смена погоды отражается на них. Даже если всю неделю шел дождь, а потом резко стало тепло, то это тоже к увеличению летальных исходов.
«Какой хоспис? У нее же дети и внуки для ухода есть!»
Первый адрес, по которому мы приехали, частный сектор ниже Ташкентской. Узкий двор, вход в дом, кухня – она же прихожая, коридор, двери из которого ведут в другие комнаты, комната хозяйки – первая. Как выяснится в разговоре с хозяйками, Мариной и Тамарой, здесь, на одном участке, с тремя домами проживают 18 человек – семьи 4 взрослых детей и их мама. Лидии Федоровне 68 лет. 4 марта 2017 года скорая помощь экстренно госпитализировала ее в Совминовскую больницу с жалобами на боль в сердце.

В сердце, действительно, есть небольшая ишемия. Но после эндоскопии и дополнительных обследований картина стала полнее: рак поджелудочной железы (стадия 4B) с метастазами в печень и легкие. Семья с ужасом восприняла известие. Пожилая женщина, работавшая на руководящих должностях в учреждениях дополнительного образования, никогда не жаловалась на здоровье, ей карточку впервые завели в Совминовке. 14 марта ее выписали домой. Умирать. Женщина, которая раньше вела весь быт в своем доме, теперь, всего два раза выйдя на улицу подышать, лежит, почти не вставая.
«После выписки мамы я поехала в Онкологию на Утепова
Онкологи провели консилиум, постановив, что она – неоперабельная. Смысла в химиотерапии и лучевой терапии нет – только травить больше. Выписали лекарства поддерживающие и предложили в хоспис положить. Какой хоспис? У нее же дети и внуки для ухода есть! Мама не знает про свой диагноз, думает, что просто желудок и кишечник болят. Когда к нам приезжает паллиативная бригада, они не говорят, что они – врачи для умирающих», – делится со мной на кухне дочь пациентки Тамара, в это время ее сестра Марина вместе с сотрудниками выездной службы (к врачу и волонтеру присоединилась медсестра Шакизат) находится в комнате мамы.
Комната – крошечная, так что вдоль одной стены стоят шкаф и односпальная кровать, а вдоль другой стены можно пройти к окну. На стене висит большая икона – бабушка не воцерковленная, но видно, что икону повесили не вчера; по ее просьбе к ней приглашали батюшку, он ее исповедовал и причастил. Пациентка лежит, буквально этим утром у нее распухла нога – теперь она не может даже дойти под руку до туалета в доме. Мы представляться и фотографировать ее не стали – из-за низкого давления у бабушки спутанное сознание: то ясный ум, то она забывается.

В сумме, мы провели здесь часа 1,5. После осмотра и новых назначений медсестра начала капать женщине новый препарат. Последние 30 минут мы сидим на кухне – нам предложили чай, сушки, конфеты. Рассказывает младшая дочь Лидии Федоровны Марина: «Мы позвонили в паллиативную службу в конце марта: приехали, поставили капельницу, дали болеутоляющие, оказали психологическую поддержку. Сколько осталось – не говорят, мол, «На усмотрение Бога», а врачи в онкодиспансере дали понять, что неделю или две максимум – «Быстро съедает болезнь». Мы с сестрой сплотились, организовали дежурство, брат и сестра немного отстранились, но морально поддерживают нас. Внуки тоже не знают, как себя вести. За это время мы потратили на лекарства 40-50 тысяч тенге».
Из ее рассказа мы также узнаем
Что скорая в этом доме тоже бывала, что к ним приезжал очень хороший врач, поставил капельницу, чтобы поднять давление, но не удалось, хотя пробыл долго. Вскоре смогла приехать, вызванная одновременно с обычной скорой, мобильная паллиативная бригада – они пробыли до часу ночи, им удалось поднять давление. Дочери ухаживают за мамой, читают молитвы, чтобы облегчить ее страдания.
Марине все дается вдвойне тяжело: в 2010 году ее 33-летний супруг за 4 месяца сгорел от рака головного мозга. Тоже неоперабельный случай. Его решили положить в хоспис, потому что дома были маленькие дети – 2 года и 8 лет. Сравнивая тогда и сейчас, не считая паллиативной помощи, она говорит, что в лучшую сторону ничего не изменилось, врачи даже холоднее стали.
«Боимся все – и внуки, и мы. Идешь домой с работы и не понимаешь, к чему придешь, чего ждать дома. Морально это очень тяжело. Если бы мама умерла резко, то было бы легче, ведь мы знаем, что ее ждет голодная смерть. Люди с таким диагнозом полностью отказываются от еды, она уже сейчас тяжело глотает, мы ее кормим или через систему, или через шприц», – подытоживает миниатюрная женщина.
Недоверие
Мы сообща отмечаем, что недоверие, которое сквозило, когда мы переступили порог дома, испарилось: хозяйки дома подробно и откровенно рассказывают о том, как обстоят дела, потому что хотят, чтобы другие люди боялись меньше и могли довериться сотрудникам паллиативной помощи.
Интервью с Мариной и Тамарой было записано 4 апреля. 12 апреля их мамы не стало.
По пути на следующий адрес мы продолжаем записывать интересный рассказ врача паллиативной мобильной бригады Элеоноры МАХПИРОВОЙ:
В основе паллиативной помощи слово «pallium», что означает «покрывало», «плащ», то есть своей заботой, мы оберегаем пациентов от боли, от той симптоматики, которая встречается. В паллиативной помощи нет слов: «Мы не можем вам ничем помочь» – мы всегда можем хоть чем-нибудь помочь нашим пациентам. Пусть это будут последние дни, последние часы, но мы будем стараться улучшить его состояние, чтобы был достойный уход. Мы хотим, чтобы наши пациенты уходили в иной мир без тошноты, рвоты, отеков или безумной боли. Медикаменты пациенты и их родственники покупают сами. Мы стараемся выписывать доступные лекарства.
По-хорошему, чем раньше начинается палллиативная помощь – тем лучше для пациента
Тогда все мы сможем предотвратить многие неприятные последствия. Например, пролежни. У нас есть оборудование – специальные кровати, противопролежневые матрасы, даже домашний концентратор кислорода. При необходимости мы перевозим наших пациентов в Центр паллиативной помощи, либо на обследование или небольшие операции в медучреждения.

На нашу горячую линию ежедневно поступает 10-30 звонков. Позвонить по номеру 88000805868 можно бесплатно с мобильного и городского номера. Мы мечтаем когда-нибудь открыть клинику по паллиативной помощи онкологическим больным. Онкология – чума 21-го века, подобные клиники больше будут востребованы, чем очередной торгово-развлекательный центр. Вот если бы бюджет одного ТРЦ потратили на постройку клиники паллиативной помощи. И, в дополнение к этому, хотя бы по одной мобильной бригаде на каждую районную подстанцию, одна бригада на весь город – это, конечно, мало.
Особый эмоциональный контакт
За весь период работы мы были на похоронах 3 раза, в качестве исключения. Вообще на наш взгляд провожать человека, не будучи его родственником, это неуместно. Скажем так: во всех трех случаях у нас возник особый эмоциональный контакт, кого-то мы знали и раньше. Вообще на нашей работе молодых мы встречаем редко – группа риска 40+. Единственный раз, когда был совсем малыш, и то мы не выезжали, а консультировали по телефону – к нам обратились родители 11-месячного Пернибека из Шымкента.
Паллиативная медицина – молодая отрасль, в мире она начала развиваться с 1970 -х годов. В США и Европе паллиативная помощь на сегодня уже хорошо развита: почти в каждом крупном госпитале есть отделение паллиативной помощи. В Америке ее могут получать все резиденты: и если человек работает (считается, что он оплачивает ее из своих налогов), и если человек безработный или его зарплата в год составляет менее 27 тысяч долларов, то он попадает в категорию уязвимых слоев населения, и государство оплатит паллиативную помощь. Кроме того, там есть доступ к паллиативной хирургии, паллиативной химиотерапии, паллиативной лучевой терапии.
«Теперь он даже улыбается»
Мы приезжаем по следующему адресу – недалеко от аэропорта живет 83-летняя Валентина Семеновна и ее 62-летний сын Владимир, которому осенью 2016 года поставили диагноз: рак гортани. У самой женщины цирроз печени. В квартире с высокими потолками идеальная чистота, у стены в идеальном состоянии стоит сервант, выпущенный не менее полувека назад, люстра тоже советская, с кружевным абажуром – такие только в музее и встретишь. Сын живет в зале, его кровать – старый, но крепкий диван, поверх которого лежит матрас и свежая простынь. За себя и за сына рассказывает мама, ведь у него в горле трахеостомическая трубка. На мой вопрос о профессии бабушка ответила, что она – связист, а сын в воздухе покрутил баранку.
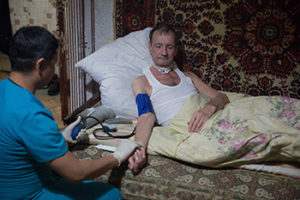

«В поликлинике на Ленинской смене нам помочь не смогли, отправили на Чайку – там сразу предоставили онколога. Онколог и дал телефон бригады. Мы их уже второй раз вызываем. Спасибо им, они не только сыну, но и мне помогают – я со своим циррозом до этого никакого лечения не получала, все силы и время сыну отдала. Сыну диагноз поставили в ноябре, а в декабре положили в онкологию на 21 день, какое точно лечение – не знаю, все написано в санаторной книге. В больнице он очень ослаб и его положили туда, где люди, в основном, к смерти готовятся. Я его забрала домой, выхаживаю сама – он теперь даже улыбается. И я улыбаюсь, хотя могу и злиться, и кричать», – незатейливо рассказывает о своих делах женщина.
Однажды ее сыну стало очень тяжело дышать
Пройдя несколько кругов (скорая упорно везла в одну больницу, где никто помочь не мог, по совету одного врача, мать настояла, чтобы сына отвезли именно в 5-ю челюстно-лицевую больницу), пожилая женщина добилась, чтобы Владимиру поставили трубку. Через 5 дней его выписали домой. С тех пор так и живет 62-летний сухонький мужчина с короткой трубкой в горле. Утром он встает и самостоятельно моет ее, потом ложится, а мать ставит так, как удобно. Вечером все повторяется. Что удивительно – в этом доме вообще не чувствуется болезни или горя. Если бы не трахеостомическая трубка в горле, аккуратная стопка лекарств на тумбочке и свидетельство врача, что он смертельно болен, то мы бы не догадались.
Сегодня паллиативная бригада заканчивает рано. В 22:00 мы у ворот городского онкоцентра – третий выезд, как мы помним, не состоялся. По пути на базу врач Элеонора рассказывала удивительную историю, повторившуюся дважды. Сначала о таком случае она услышала от профессора из Северной Ирландии, который многие годы работает в паллиативной службе. Его пациентка, узнав о диагнозе, была очень подавлена и ни с кем не разговаривала. А потом нашла в себе силы подготовить своим детям подарок – видео-советы на разные периоды их взросления: переходный возраст, первая любовь, выбор спутника жизни. Она ушла, но у ее детей остался ответ на вопрос: «А что сказала бы мама, будь она жива?» Это называется грамотным подходом к болезни.
В практике Элеоноры тоже была нетривиальная пациентка с раком печени
Жила с дочкой, с мужем была в разводе. Она очень хотела дожить до выпускного Леры и дожила, кстати. Она несколько лет морально настраивала девочку, что когда ее не станет, то жизнь не закончится, нужно жить дальше и всегда достигать больших высот. О том, как близкие люди тяжело воспринимают утрату, говорит тот факт, что вскоре после смерти женщины ее бывший супруг (!) совершил суицид. Лера осталась круглой сиротой в 17 лет. Сейчас ей 20. Она – жизнерадостная девушка, работает моделью. Самое главное, что после смерти ее мамы, ее собственная жизнь не остановилась.
«Паллиативная помощь не должна быть привилегией богатых»
До 2009 года профессиональная жизнь Гульнары Кунировой не касалась ни благотворительности, ни медицины. Она работала в нефтегазовом секторе, в творческих организациях и бизнесструктурах. Однажды, она откликнулась на просьбу подруги помочь вести дела в общественном фонде, и незаметно эта деятельность заняла все ее время и мысли.
У фонда есть несколько направлений работы: проведение научнопрактических конференций по различным аспектам онкологии, организация обучения специалистов в сфере онкологии (хирургов, химиотерапевтов, патоморфологов, специалистов лучевой терапии, районных онкологов, медсестер и др.), информирование населения (печать буклетов, изготовление просветительских фильмов, публикация статей, анкетирование), проведение бесплатных Дней открытых дверей по профилактике онкологических заболеваний в онкологических центрах и поликлиниках, организация выездных профилактических осмотров для населения на рабочем месте (школы, ВУЗы, банки), совершенствование законодательства в области здравоохранения.
Общественный фонд «Вместе против рака»
К такому направлению работы, как паллиативная помощь, общественный фонд «Вместе против рака» пришел естественно. Работая с онкологическими пациентами, сотрудники фонда и волонтеры не могли не замечать проблем тех, кому специализированные методы лечения уже не в состоянии помочь, ведь, к сожалению, среди тех, кто впервые узнает свой страшный диагноз – рак. Почти половина – это люди с уже далеко распространившейся формой заболевания.

Гульнара КУНИРОВА, исполнительный директор общественного фонда «Вместе против рака», президент Казахстанской ассоциации паллиативной помощи (инициатор создания мобильной бригады паллиативной помощи).
«Создавая паллиативную службу, мы поставили цель, что оставшийся период жизни пациент и его родственники должны прожить максимально качественно и сохранять активность как можно дольше. Когда онкопациентов выписывают из стационара, то они попадают под опеку районной поликлиники. Но в силу отсутствия в стране паллиативной помощи как системы, ни районные онкологи, ни терапевты, ни районные медсестры, ни психологи, которые работают в наших поликлиниках, не имеют даже самых базовых знаний в этой сфере.
Несмотря на то, что в Казахстане в 2013 году приняты Национальные стандарты паллиативной помощи, и существует достаточная законодательная база, на практике эти документы не работают. Нет ни достаточных механизмов для внедрения этих стандартов, ни программ обучения этому виду помощи в медицинских колледжах и университетах.
Первая в стране мобильная бригада
Первая в стране мобильная бригада для помощи онкологическим пациентам и пациентам в терминальной стадии СПИДа появилась в 2012 году в Караганде при финансовой поддержке Фонда Сорос-Казахстан. Созданные на базе общественного объединения «Кредо», они успешно работали несколько лет, а затем, из-за отсутствия финансирования, прекратили свою деятельность. В Таразе фонд поддержки онкологических больных «Амазонка» также создал удачную модель помощи на дому. Там проект финансируется Управлением социального обеспечения.
Понимая, что необходимо объединять усилия для того, чтобы защитить интересы неизлечимых пациентов, причем страдающих не только от онкологии, но и ряда других заболеваний, мы создали в 2013 году Казахстанскую ассоциацию паллиативной помощи. Это объединение юридических лиц, куда могут войти любые организации, независимо от формы собственности – хосписы или больницы сестринского ухода, онкологические центры или тубдиспансеры, неправительственные организации или колледжи. Главное, чтобы они были заинтересованы в распространении философии и практики паллиативной помощи.
Задачи Ассоциации
Считаю, что на сегодня одна из главных задач Ассоциации частично достигнута. Мы донесли до правительства мысль о необходимости развития паллиативной службы, мы зародили в головах людей понятие о том, что это норма. Мы заручились поддержкой лидеров мирового паллиативного движения, о нас в мировом сообществе знают, нам помогают. Каждый год мы проводим несколько мероприятий – обучающих курсов, круглых столов, и круг наших единомышленников растет из года в год.
Мы создали первый в стране сайт паллиативной помощи palliative.kz, где родственники могут найти практические советы по уходу за тяжелым больным, а специалисты могут буквально обучаться, благодаря удобным видеоурокам и обширной базе зарубежных учебников и стандартов.
Что касается выездной бригады паллиативной помощи
Мы создавали ее в Алматы не как разовый проект. Мы стремились создать устойчивую модель и доказать, что даже при наличии ограниченных ресурсов, паллиативная служба может успешно работать и приносить пользу. Мы хотим, чтобы наш опыт и опыт наших коллег из других городов распространился по всей республике, ведь нередко к нам на линию поступают крики о помощи из других городов, но, кроме телефонной консультации и моральной поддержки, мы больше ничем не можем быть полезны. В бригаде должны работать врач, медсестра, психолог, соцработник и волонтеры. Иногда требуется помощь духовного лица, ведь в такой момент люди часто ищут спасения в религии.
На сегодня штат нашей бригады укомплектован не полностью, не хватает одного врача, соцработника, поэтому нагрузка на действующих сотрудников – колоссальная. Вообще, кадры в нашем деле – это самое главное. Здесь не бывает случайных людей, слабые или не приходят, или отсеиваются очень быстро. Далеко не каждый человек способен общаться с уходящими больными каждый день. Поэтому, каждый человек нашей бригады – это золотой слиток, это бесценный бриллиант.
Это люди с незаурядными личными и профессиональными качествами
Сегодня они шутят с пациентом, поднимая ему настроение, а завтра – вместе с родственниками оплакивают уход пациента. Работа не делает их черствыми, у них нет иммунитета на сопереживание чужому горю, просто особенность паллиативной службы такова. Ты знаешь, что сделал все возможное для пациента и его семьи, сделал это на совесть, сделал так, как никто не сделает кроме тебя, потому что у тебя есть специальные знания и умения. Ты проводил человека в последний путь с осознанием того, что он ценен, важен и услышан. Когда тебе не в чем себя упрекнуть, тебе легче примириться с неумолимыми законами жизни и смерти.
Наша принципиальная позиция заключается в том, что услуги паллиативной службы должны быть бесплатными. Это не должно становиться опцией по выбору, привилегией богатых. Мы настаиваем на том, чтобы паллиативная помощь всегда входила в гарантированный объем бесплатной медицинской помощи населению, и причем, качество этой помощи было максимально высоким.
Парадокс заключается в том, что на сегодня даже богатые люди с онкологическим диагнозом не могут получить за деньги паллиативную помощь на дому такого уровня подготовленности специалистов. Максимум, что им доступно – квалифицированные медицинские сиделки, чьи услуги стоят минимум 10 000 тенге в день. Они будут ухаживать, кормить, убирать судно, выполнять назначения врача. Наша же бригада предлагает бесплатно практически весь спектр помощи, так как компетенций у наших специалистов значительно больше, чем у даже хорошо обученного среднего медицинского персонала.
Пресс-служба ГКП на ПХВ «Станция скорой медицинской помощи»
Управления Здравоохранения города Алматы:
«ГКП на ПХВ «Станция скорой медицинской помощи» Управления здравоохранения города Алматы оказывает экстренную медицинскую помощь населению города в рамках гарантированного объема бесплатной медицинской помощи. В информационнооперативнодиспетчерский отдел на номер «103» в сутки поступает от 2500 до 3000 тысяч звонков.
За помощью к нам обращаются в разных ситуациях, а также поступают обращения и от людей, страдающих онкологическими заболеваниями.
Прибывшая на вызов бригада службы «103» к таким пациентам, после осмотра и проведения диагностики, в случае выявления острой патологии иных заболеваний, не относящихся к онкологическим, госпитализирует в профильный стационар. Например, это могут быть обращения с подозрением на инфаркт, инсульт, различные кровотечения, заболевания, требующие экстренного хирургического вмешательства, и другие.
Как правило, больные онкологическими заболеваниями состоят на учете в поликлинике, онкологическом диспансере и получают необходимые лекарства, в том числе и болеутоляющие, согласно государственной программе. После вызова «скорой» сигнальный лист (актив) передается в поликлинику по месту нахождения больного.»
Телефон горячей линии: 8-800-080-58-68
Казахстанская ассоциация паллиативной помощи
Общественный фонд «Вместе против рака»