В медицинской среде стенозирующий лигаментит называют болезнью Нотта, а в обиходе — «щелкающим пальцем». Неофициальное название связано с характерным проявлением первых признаков заболевания. Дело в том, что в начале болезни при выполнении сгибательно-разгибательных движений палец как бы соскакивает с нормальной анатомической позиции, и стопорится (защелкивается) в согнутом положении. По оценке врачей, патологический процесс, в первую очередь, поражает безымянный палец (порядка 43,8% случаев). Второе место занимает лигаментит большого пальца (около 25%). Наиболее редко в ортопедической практике встречается щелкающий указательный палец.
Патогенез
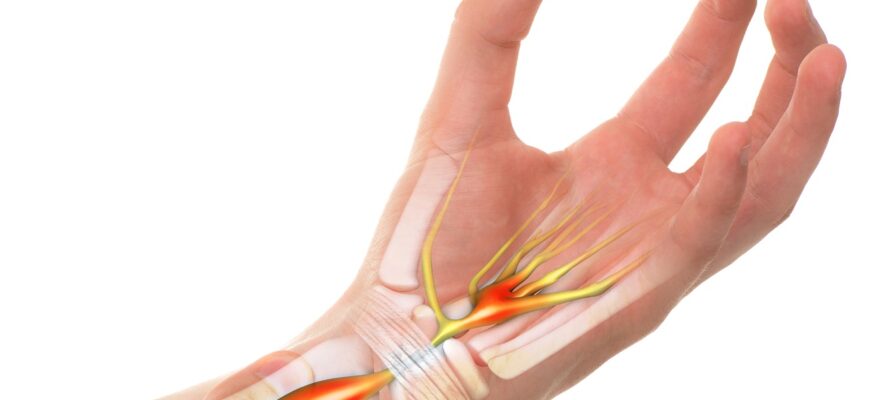
Чтобы понять механизм развития лигаментита, стоит немного углубиться в анатомические подробности кистей рук. Итак, кольцевая связка представляет собой круглое кольцо связующее с обеих сторон межфаланговые суставы с фалангами пальцев. Эти связки удерживают подвижные сухожилия, расположенные в, так называемых, сухожильных каналах. Изнутри каналы выстилает синовиальная оболочка, покрытая своеобразной смазкой, которая обеспечивает свободное скольжение сухожилий во время сгибания-разгибания пальцев.
Под воздействием неблагоприятных факторов в одной из таких связок развивается неинфекционное воспаление. Страдают, как правило, связки проксимальной, иначе говоря, нижней фаланги. В результате воспалительного процесса связки утолщаются, а сухожильный канал, напротив, сужается. Кстати, термин «стенозирующий», как раз, обозначает сужение просвета. Вследствие стеноза канала затрудняется движение сухожилий, а, следовательно, и способность пальцев сгибаться и разгибаться.
В конечном итоге, палец с воспаленной кольцевой связкой фиксируется («защелкивается») в согнутом состоянии. Надо сказать, что при запущенном воспалительном процессе нарушается трофика связочного аппарата. А это, в свою очередь может привести к лигаментозу, то есть замещению больной связки хрящевой тканью, и дальнейшим окостенением.
Интересно, что в ходе изучения лигаментита медицинская наука так и не пришла единому мнению о первичном очаге воспаления. Одни ученые утверждают, что изменения возникают сперва в сухожильном канале, другие считают, что изначально воспаляется именно кольцевая связка. Так или иначе, но при развитии болезни Нотта в патологический процесс вовлекаются все анатомические структуры, то есть и связка, и сухожилие и сухожильный канал.
Так же, следует добавить, что помимо поражения сухожильно-связочного аппарата кисти, в ортопедии встречается коленный, подошвенный и межостистый (позвоночный) лигаментит.
Причины стенозирующего лигаментита
Прежде всего, следует сказать, что лигаментит в 99% случаев встречается у взрослых людей. Детский вариант болезни Нотта – это, скорее, исключение, обусловленное врожденной структурной аномалией связочного аппарата. При этом, у детей повреждению может подвергаться только большой палец.
В свою очередь, у взрослых причина заболевания, чаще всего, кроется в профессиональной деятельности или сфере увлечений. Дело в том, что «защелкивание» пальца происходит вследствие однообразных рутинных движений кисти руки, сопряженных с определенной нагрузкой. К, так называемой, группе риска можно отнести женщин, увлеченных вышиванием, парикмахеров, маляров, программистов, длительно работающих мышкой и еще множество вариантов монотонной работы.
Второй немаловажной причиной болезни Нотта считается неблагополучный преморбидный фон. Во-первых, лигаментит может быть следствием дегенеративно-дистрофических изменений опорно-двигательного аппарата таких, как:
Во-вторых, синдром «щелкающего пальца», нередко, беспокоит диабетиков, людей, страдающих подагрой или хроническими болезнями щитовидной железы.
И, наконец, третий триггер развития лигаментита это – травмы кисти. Независимо от того, перелом это был, растяжение или ушиб, однажды поврежденная связка со временем может привести к «щелкающему пальцу».
Симптомы
Надо сказать, что внезапное «защелкивание» пальца встречается редко, и большинстве случаев, это связано с травматическим повреждением кисти руки.
Обычно, стенозирующий лигаментит прогрессирует постепенно. При этом, первично образовавшаяся припухлость в области проксимальной фаланги, не вызывает особых волнений до тех пор, пока не появляются боли.
В целом, можно выделить три стадии развития болезни, каждой из которых соответствуют свои симптомы и изменения.
- Стадия. Появляется болезненное ощущение щелчка во время движения пораженным пальцем, а также при надавливании на бугорок у его основания. После ночного отдыха могут возникать незначительные трудности с разгибанием и сгибанием пальца.
- Стадия. «Защелкивание» пальца в согнутом состоянии становятся регулярными, к тому же сопровождаются болью. При этом самостоятельно палец не распрямляется, и его приходится разгибать принудительно (второй рукой). Бугорок в зоне основания пальца приобретает вид плотной опухоли. При попытке на него надавить возникает боль, распространяющаяся на всю ладонь. Со временем нарастает функциональная недостаточность, а болевые ощущения иррадиируют в область предплечья
- Стадия. Формируется стойкая контрактура, ограничивающая движение. Проще говоря, палец заклинивает в согнутом состоянии, что лишает пациента возможности выполнять привычные действия. Кроме того, возникают длительные ноющие боли, охватывающие не только кисть, но и руку до локтя.
Развитие воспалительного процесса сопряжено с гипертермией (повышением температуры) и гиперемией (покраснением) кожи у основания пальца.
Диагностика заболевания
Стенозирующий лигаментит довольно просто диагностируется на первой и второй стадии развития. Обычно, врачу достаточно выслушать симптоматические жалобы и осмотреть кисть пациента. А вот при запущенном воспалительном процессе определить патологию становится сложнее. Это связано с тем, что специфический признак «защелкивания» пальца на третьей стадии, как правило, пропадает.
Для постановки диагноза врачу необходимо собрать подробный анамнез, включающий:
- перенесенные травмы кисти;
- особенности профессиональных нагрузок и увлечений.
Разумеется, учитывается гендерная и возрастная принадлежность пациента. Если больной мужчина старше 40 лет, лигаментит следует дифференцировать от ладонного фиброматоза (иначе контрактуры Дюпюитрена). Основным отличием, в данном случае, будет отсутствие характерных для фиброматоза выраженных узлов на ладони и пальцах.
Кроме того, болезнь Нотта, нередко, требует дифференциации от артрита и артроза, а также исключения травматических повреждений. В этом случае прибегают к лучевой диагностике, а именно, к рентгенографии или компьютерной томографии кисти руки.
Лечение стенозирующего лигаментита
Лечение болезни Нотта может быть, как консервативным, так и оперативным. При выборе терапевтической тактики учитывается стадия заболевания, профессия и преморбидный фон пациента.
Безусловно, вылечить лигаментит консервативными методами можно только на первой стадии. Прежде всего, пациенту запрещают нагрузки на кисть руки, а при необходимости ее обездвиживают (иммобилизуют). Помимо этого назначаются:
- нестероидные противовоспалительные препараты для купирования болевого синдрома и воспаления;
- сеансы физиотерапии, в частности электрофорез с ферментами, расщепляющими кислые мукополисахариды.
На второй стадии изменений консервативная терапия не столь результативна, как на исходной стадии. Тем не менее, лечение начинают с иммобилизации кисти и противовоспалительных препаратов. Из немедикаментозных методов используют корригирующий массаж, специальные упражнения лечебной физкультуры, и все тот же электрофорез. В периоды острых болей, выполняют лечебные блокады с анестетиками и гормоносодержащими препаратами.При отсутствии положительной динамики трудоспособным пациентам проводят операцию по рассечению кольцевидных связок.
В третьей стадии болезни Нотта консервативное лечение не предусмотрено. Итоговой целью хирургического вмешательства является устранение сужения каналов, в которых проходят сухожилия сгибателей пальцев кисти. Операцию выполняют под местной анестезией, в плановом порядке. Вариантов вмешательства может быть два:
- традиционное открытое рассечение связок;
- закрытая операция, проводимая через небольшой прокол.
Как показывает практика, после открытой операции гораздо реже наблюдаются осложнения и рецидивы заболевания.
Разумеется, в постоперационный период назначают антибиотикопрофилактику и анальгетики. Операционные швы, как правило, снимают через 10 дней. После этого пациента направляют на физиопроцедуры, а восстановления функциональности кисти рекомендуют занятия ЛФК и сеансы массажа.
Прогноз
В целом, прогноз для лигаментита благоприятный. Однако, в силу того, что многие пациенты сохраняют привычку к монотонным нагрузкам, повышается риск рецидивов. Кроме того, не каждый человек может позволить себе сменить сферу деятельности. Поэтому, для профилактики повторного «защелкивания» врачи рекомендуют обучиться методике расслабления мышц, а также постоянно контролировать нагрузку на пострадавшую кисть руки.