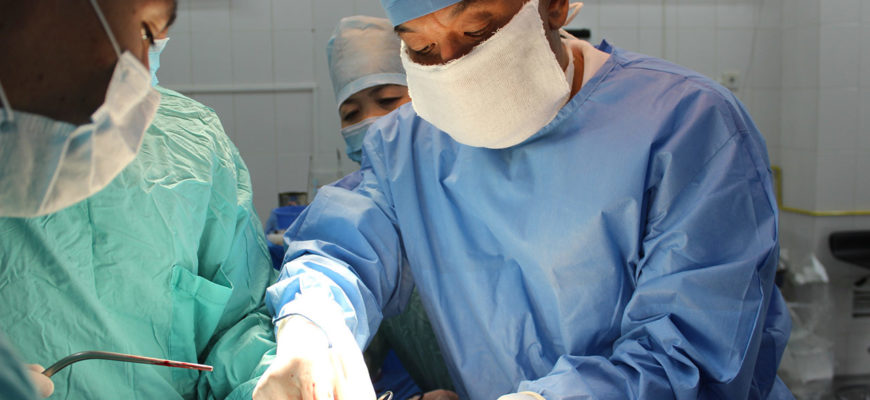
«Продам почку» – таким объявлением сегодня уже никого не удивишь. Конечно, во многих странах мира, и в нашем государстве в частности, продажа органов запрещена и уголовно наказуема. Но есть категория людей, которые бы хотели отмены этого закона, они готовы заплатить любые деньги за эту самую почку, потому что для них чужая почка – единственный шанс спасти собственную жизнь, жизнь близкого человека или ребенка. «Трансплантация» – это слово вызывает самые противоречивые чувства у рядовых граждан, а такое понятие, как «трупное донорство», и вовсе наводит ужас. Криминальные сводки новостей об ужасных «монстрах» в белых халатах, ворующих людей с целью «пустить» их на органы, подрывают и без того очень хрупкое доверие к такому разделу медицины, как трансплантология.
 В США и странах Европы посмертная передача органов уже давно стала если не обыденным делом, то, по крайней мере, не вызывающим никакого негативного общественного резонанса. В Казахстане же каждый год умирает больше тысячи человек, так и не дождавшись пересадки. Так почему же наше общество не хочет принять тот факт, что трупное донорство для тысяч казахстанцев – единственная надежда на спасение, единственный шанс дать приговоренному болезнью человеку прожить счастливо 15-20 лет? Может быть, все дело в нашем менталитете или в нашей социальной «неответственности»?
В США и странах Европы посмертная передача органов уже давно стала если не обыденным делом, то, по крайней мере, не вызывающим никакого негативного общественного резонанса. В Казахстане же каждый год умирает больше тысячи человек, так и не дождавшись пересадки. Так почему же наше общество не хочет принять тот факт, что трупное донорство для тысяч казахстанцев – единственная надежда на спасение, единственный шанс дать приговоренному болезнью человеку прожить счастливо 15-20 лет? Может быть, все дело в нашем менталитете или в нашей социальной «неответственности»?
Тема трансплантации щепетильна, но в то же время очень актуальна во все времена. Рассказать о тонкостях трансплантации в Казахстане, а также ответить на волнующие нас вопросы согласился доктор медицинских наук, профессор, директор Научного центра хирургии им. А. Сызганова Баймаханов Болатбек Бимендеевич.
- – Болатбек Бимендеевич, еще несколько лет назад трансплантация для Казахстана была экзотикой. Несмотря на то, что первая операция по пересадке почки была проведена в Казахстане еще в 1979 году, большинство наших пациентов оперировались за рубежом. Сегодня ситуация изменилась, и поток пациентов, уезжающих за «новым» сердцем или почкой за границу, существенно уменьшился, о чем свидетельствовали зарубежные специалисты на прошлогоднем Конгрессе хирургов в Алматы. С чем это связано? Мы научились справляться своими силами?
- – Сколько трансплантаций с начала этого года уже проведено в вашей клинике?
- – Трансплантация какого органа самая сложная?
- – Трансплантация каких органов еще проводится в Казахстане?
- – От чего зависит, приживется донорский орган или нет? Как часто органы отторгаются?
- – Что собой представляет так называемый лист ожидания? Сколько человек на сегодняшний день он насчитывает?
- – Существует ли приоритет среди пациентов, ожидающих донорский орган? Дети имеют этот приоритет?
- – Сколько людей умирает каждый год, так и не дождавшись пересадки?
- – Почему казахстанцы так боятся трупного донорства?
- – Как обстоят дела с трупным донорством в других странах?
- – Кто в Казахстане может стать живым донором, только близкий родственник?
- – Трансплантация любого органа входит в гарантированный объембесплатной медицинской помощи (ГОБМП)? Каким образом на операцию выделяются квоты от государства? Выделяются ли квоты на трансплантацию за рубежом?
- – Болатбек Бимендеевич, как вы считаете, наше общество способно изменить свое отношение к трансплантации и к посмертному донорству в целом? Какие шаги, на ваш взгляд, нужно предпринять, чтобыдостучаться до сознания наших граждан?
– Болатбек Бимендеевич, еще несколько лет назад трансплантация для Казахстана была экзотикой. Несмотря на то, что первая операция по пересадке почки была проведена в Казахстане еще в 1979 году, большинство наших пациентов оперировались за рубежом. Сегодня ситуация изменилась, и поток пациентов, уезжающих за «новым» сердцем или почкой за границу, существенно уменьшился, о чем свидетельствовали зарубежные специалисты на прошлогоднем Конгрессе хирургов в Алматы. С чем это связано? Мы научились справляться своими силами?
– Первая причина, по которой мы отправляли пациентов за рубеж, – это отсутствие доноров. Трупное донорство в Казахстане перестало развиваться. Закон о трупном донорстве был принят давно, но надлежащим образом он не исполнялся, поскольку наше общество оказалось к нему не готово. Это что касается трансплантации почек. А вторая причина, которая касается пересадки таких органов, как сердце, печень и др., – это неготовность наших хирургов проводить такие операции. Попытки были, но они оказались неудачными.
Ситуация изменилась в 2012 году. Во-первых, трансплантация получила широкое распространение во всем мире, и наши специалисты уже были хорошо подготовлены, а во-вторых, появилась альтернатива трупному донорству – трансплантация почек и печени от живого донора, т. е. родственное донорство. Почки – это парный орган, с одной почкой человек вполне может прожить долгие годы, а печень – единственный орган у человека, способный полностью восстанавливать свои прежние размеры. У живого донора забирается 60 % печени, и это никак не влияет на его здоровье в будущем. Трансплантация печени от живого донора – операция очень сложная технически и морально ответственная, но на сегодняшний день в Казахстане есть несколько хирургов, несколько клиник, способных провести такую операцию на достаточно высоком уровне.
Если у человека нет живого донора, мы отправляем его за границу, поскольку ситуация с трупным донорством в Казахстане по-прежнему плачевная, а люди не могут ждать, они погибают, и счет идет на дни, и, если мы вовремя их не отправим, они погибнут, так и не дождавшись нужного органа. Мы просто не имеем права держать здесь людей, понимая, что сами помочь не можем, но где-то за пределами нашей страны врачи способны спасти их жизни.
– Сколько трансплантаций с начала этого года уже проведено в вашей клинике?
– В этом году мы объединили две команды хирургов: Городской клинической больницы №7 и Центра им. Сызганова. За два месяца мы провели 13 операций по пересадке почек и 5 – печени, из которых две печени пересадили детям, чего раньше еще не делали. Одному ребенку всего 5 месяцев. Не хочу ничего загадывать, прошла всего неделя после операции, но прогноз вполне благоприятный. Все операции были от родственных доноров, трупной трансплантации в этом году не было ни одной.
– Трансплантация какого органа самая сложная?
– Самое сложное в нашей работе – это трансплантация от живого донора. В этом случае мы несем ответственность и за пациента, и за донора. Здоровый человек ни в коем случае не должен от этого пострадать, не говоря уже о каких-либо серьезных осложнениях или, не дай бог, летальном исходе. И с профессиональной, и с моральной точки зрения это недопустимо. А технически самая сложная операция – это трансплантация печени от живого донора. Вы же имеете представление, как выглядит печень? Это кроветворный орган, состоящий сплошь из сосудов, и задача хирурга рассечь печень бескровно, с учетом анатомических особенностей человека, а они как раз очень вариабельны. Можно выполнить сто операций, и ни одна из них не будет похожа на другую.
– Трансплантация каких органов еще проводится в Казахстане?
– Сердце, почки, печень – это в основном. Был опыт пересадки легких, две операции – одна в Алматы, вторая в Астане, но обе были неудачные и закончились летальным исходом пациентов. Но трансплантация легких – очень сложная операция. Даже не сама операция, а послеоперационное ведение, иммуносупрессия, поскольку очень большой риск развития инфекций.
Впервые в Казахстане мы пересадили поджелудочную железу от живого донора, причем операция была по пересадке поджелудочной железы и почки одновременно. Прошло уже четыре года – и донор, и пациент чувствуют себя хорошо.
– От чего зависит, приживется донорский орган или нет? Как часто органы отторгаются?
– Это зависит от иммунологической совместимости. При пересадке почек она по мере возможности проверятся, а при пересадке печени иммунологическая совместимость не имеет значения. Случаи отторжения органов, конечно, случаются, и не только в Казахстане, но и в мировой практике. У каждой клиники своя статистика, вопрос в том, что не каждая клиника ее озвучивает. Часто отторжение протекает в легкой форме и легко купируется с помощью медикаментов. Бывает хроническое отторжение, которое продолжается длительное время, несмотря на иммуносупрессию.
Пятилетняя выживаемость трансплантата при родственном донорстве составляет 80-85 %, при трупном донорстве эта цифра меньше. В идеале выживаемость трансплантата должна достигать 20-летней выживаемости. Через 20 лет пересаженный орган будет функционировать всего на 30 %. Нужно понимать, что «родным» пересаженный орган никогда не будет, и принимать иммуносупрессивные препараты человек будет обязан до конца жизни. При родственном донорстве иммуносупрессия, как правило, минимальная.
Еще одна большая проблема в Казахстане – это то, что все подряд стали «увлекаться» трансплантологией. На 17 млн населения в Казахстане функционирует 11 центров по пересадке органов, что очень много для нашей страны. Думаю, за этим стоят чьи-то нереализованные амбиции. Люди хотят заниматься трансплантацией, при этом не разбираясь в тонкостях того, чем хотят заниматься. Это опасно. Я хотел бы предостеречь пациентов от неквалифицированных специалистов. Выбирайте только те центры, которые имеют хорошие результаты и большой опыт. Пересадить почку много ума не надо, главное, нужно добиться того, чтобы она нормально функционировала как можно дольше, а не удалить ее через год-два. Не подумайте, что это пиар, но с этого года в Центре им. А. Сызганова собралась лучшая команда хирургов-трансплантологов Алматы, которые проводят подобные операции безупречно.
– Что собой представляет так называемый лист ожидания? Сколько человек на сегодняшний день он насчитывает?
– Если вы имеете в виду единую базу реципиентов (пациентов, ожидающих трансплантации), как, например, в США или Европе, у нас такой, к сожалению, нет. А должна быть. Вообще развитие трансплантологии должно начинаться с создания такой базы. Единая база есть в тех странах, где трансплантация бурно развивается, в Казахстане же лист ожидания пока свой у каждой клиники.
– Существует ли приоритет среди пациентов, ожидающих донорский орган? Дети имеют этот приоритет?
– У детей свой отдельный лист ожидания. А приоритет среди пациентов, например ожидающих пересадки почки, определяется очередностью и совместимостью. Существует база данных реципиентов. У донора берут кровь, проводят специальный анализ совместимости – кросс-матч и дальше по базе определяют, кто из реципиентов максимально совместим с донором.
В случае с печенью есть специальная система прогностической оценки тяжести состояния пациента, с помощью которой высчитывается, насколько высок процент вероятности смерти пациента. Приоритет отдается пациентам, максимальная продолжительность жизни которых, по оценке, не превышает одного года. Из этой категории пациентов приоритет отдается тем, кому жить осталось не больше 3 месяцев.
– Сколько людей умирает каждый год, так и не дождавшись пересадки?
– Сложно ответить на этот вопрос цифрами, не имея единого листа ожидания. Могу лишь сказать, что у нас в Казахстане высокий процент людей с циррозом печени, не дождавшись пересадки в течение 6 месяцев, они погибают.
– Почему казахстанцы так боятся трупного донорства?
– Наши люди не понимают этой проблемы, пока она не коснется их самих. Я не могу понять, зачем нужно хоронить органы, если они могут спасти жизнь другим людям? Ведь донорство не противоречит ни одной признанной религии, будь то ислам, христианство или буддизм. Основной принцип любой религии – делать добро, а донорство – это добро, это возможность спасти чью-то жизнь. Мы неоднократно встречались с главами религиозных организаций, и все они говорят, что любая религия поощряет донорство.
Я расцениваю нежелание людей отдать орган умершего родственника во спасение жизни другого человека как эгоизм. Пусть кто-нибудь объяснит мне, для чего эти органы нужны умершему человеку? Причем большинство из тех, кто отказывает в заборе органов у умершего, – это абсолютно нерелигиозные люди. Видимо, в Азии какие-то свои особенности на этот счет.
В моей практике ни разу не было случая, чтобы человек, даже глубоко верующий, зная, что только трансплантация может спасти ему жизнь, отказался от пересадки. Он хочет жить, и ему все равно, от кого ему пересадят почку или сердце – от казаха, русского или индуса. Он понимает, что ему остались считанные дни, и просто хочет жить. Нужно видеть глаза пациентов, когда они смотрят на врача с надеждой. Все они надеются до последнего. Каждый раз, когда появляется донорский орган, мы приглашаем по 30-40 пациентов, чтобы выяснить, кому эта почка или печень подходит. Бывает, что вызываем среди ночи. Они сидят и ждут вердикта. Но подойдет только одному, а остальные 39 уходят снова ждать, и мы знаем, что часть из них уже не дождется. Это страшная картина. Морально очень тяжело, и каждый раз мы пропускаем все это через себя.
Для того чтобы понять, насколько важно донорство, нужно представить себя на месте этих людей. Когда люди станут об этом задумываться, то и ситуация с донорством улучшится.
– Как обстоят дела с трупным донорством в других странах?
Сегодня самая лучшая ситуация с трупным донорством на постсоветском пространстве в Белоруссии – 45 доноров на миллион населения. Там исполнение закона о трупном донорстве контролирует сам глава государства, и те врачи, кто препятствует развитию трансплантации в стране, отвечают лично перед президентом. Среди мировых стран лидирует Испания – 85 доноров на миллион населения, в Казахстане на миллион населения всего один донор.
В 2005 году в Казахстане был принят закон «Презумпция согласия», позволяющий изымать органы умершего, не дожидаясь согласия родственников, в случае, если при жизни человек не написал официальный отказ от изъятия его органов. Этот закон действует во многих странах: в США, в странах Европы, в России, Белоруссии и др. Закону уже 11 лет, но так, как, например, в Белоруссии, он не работает. Наши врачи боятся обвинений в свой адрес. Сколько уже было таких случаев, когда врачей без оснований обвиняли в умышленном убийстве пациента, якобы с целью изъять и продать его органы. Ну и, конечно, СМИ никогда не упустят возможности поднять шумиху вокруг этой темы. Поэтому врачи боятся, у них связаны руки, хотя при этом они нарушают существующий закон «Презумпция согласия».
– Кто в Казахстане может стать живым донором, только близкий родственник?
– В самом начале, когда трансплантация от живого донора только начиналась, донором мог стать только близкий родственник. Эта мера была принята с целью не допустить торговлю органами. Между близкими родственниками исключена коммерция. Ведь мать не продаст свой орган сыну или дочери. Такой принцип был во всем мире, но постепенно рамки расирялись, и появилось такое понятие, как «эмоциональное родственное донорство». Например, жених/невеста, сводные братья/сестры или близкие друзья. Во многих зарубежных странах есть альтруистское донорство – когда любой здоровый социально ответственный человек может стать донором абсолютно незнакомому человеку. Конечно, коммерция в этом случае исключена и преследуется законом. В Казахстане альтруистское донорство не разрешено, но родственное донорство расширено до двоюродных братьев/сестер, дядь и теть, эмоциональным донором тоже можно стать, но если доказать отсутствие коммерческой подоплеки.
Еще один вид донорства – перекрестное. Это происходит, когда пара «донор – реципиент» по каким-то причинам не подходят друг другу, в то же время, например, в Астане есть другая такая же пара. При обследовании выясняется, что доноров можно поменять местами. Тогда составляется специальный документ, в котором люди дают свое согласие на перекрестное донорство.
В Иране сегодня вообще легализирована продажа органов, и это несмотря на то, что Иран – очень религиозная мусульманская страна. Я считаю это правильным, ведь это личное дело каждого. Нам же не запрещают продавать личное имущество – дома, машины. Тело человека – это тоже его личное имущество. Если человек здоров, то почему он не может отдать свой орган, спасти чью-то жизнь, решить свои финансовые проблемы и жить счастливо до 90 лет? Зачем вмешиваться в отношения между донором и реципиентом, тем более если мы не можем обеспечить пациентов органами.
– Трансплантация любого органа входит в гарантированный объембесплатной медицинской помощи (ГОБМП)? Каким образом на операцию выделяются квоты от государства? Выделяются ли квоты на трансплантацию за рубежом?
– Да, конечно, трансплантация входит в ГОБМП. Квоты выдаются на плановые операции, на плановое лечение, в том числе и за рубежом. Получение квоты подразумевает сбор многочисленных анализов и обследований, но когда ситуация экстренная, о какой квоте может идти речь? Все экстренные операции входят в ГОБМП, т. е. делаются сразу и бесплатно. Если человек поступил ночью на «скорой», например, с кровотечением, ранением, приступом аппендицита или холецистита, никто не отправит его собирать анализы на квоту. Его обязаны экстренно прооперировать, потому что в ГОБМП входит не столько сама операция, сколько диагноз, само заболевание, требующее хирургического вмешательства. Существует ряд заболеваний, лечение которых в Казахстане проводится абсолютно бесплатно.
Трансплантация – это не экстренная ситуация, это плановая. Поэтому получение квоты необходимо. Бывает экстренная трупная трансплантация, в таких случаях операцию проводят, не дожидаясь квоты. Есть такое понятие, как «административная квота», т. е. в экстренной ситуации администрация клиники может выписать квоту самостоятельно, минуя поликлинику.
– Болатбек Бимендеевич, как вы считаете, наше общество способно изменить свое отношение к трансплантации и к посмертному донорству в целом? Какие шаги, на ваш взгляд, нужно предпринять, чтобыдостучаться до сознания наших граждан?
– Я много раз обращался к нашим гражданам посредством СМИ, объяснял, как важна трансплантология, но это не дало никаких результатов. Такой подход не работает. Я увидел,
что наше общество не готово, оно еще не созрело для таких решений. На сегодняшний день в Казахстане принят закон, который позволяет человеку составить в нотариусе договор дарения своих органов после смерти. Но эта мера лишь капля в море. Сколько человек пойдут на эту процедуру?
В США при получении водительского удостоверения люди подписывают документ, который дает или не дает разрешение на изъятие органов в случае гибели при аварии, и данные
заносятся в единый реестр. Почему бы не ввести такую процедуру у нас в Казахстане, учитывая тот факт, что ежегодно в автокатастрофах погибает около 3 000 человек? Я думаю, люди будут с пониманием относиться к этому и станут подписывать. Или, например, предлагать людям подписать такой документ при получении удостоверения и паспорта. Почему нет? Это нормальная мировая практика. Может быть, тогда наши люди станут более социально ответственными.
Конечно, работа в этом направлении ведется, и когда-нибудь мы примем опыт западных стран. Но, боюсь, пока наше общество созреет, в мире уже откажутся от посмертного донорства и будут пользоваться органами, выращенными из стволовых клеток. Например, японцы уже вырастили из стволовых клеток печень.