Невус знаком всем и каждому. Под таким названием скрывается не что иное, как родинка – по-латыни naevus. Большинство родимых пятен представляют собой скопление невоцитов – видоизмененных меланоцитов. Это клетки кожи, которые производят пигмент меланин, отвечающий за тот или иной оттенок кожного покрова. Некоторые невусы имеют сосудистое происхождение, потому выглядят, как красноватые узелки. По подсчетам ученых, например, на лице и теле среднестатистического человека можно найти 20-30 родимых пятен. Они могут быть разной конфигурации, величины и цвета – от светло-коричневого до фиолетового. Интересно, что с локализацией и формой родинок связаны гадания, предсказания, народные приметы. Более того, в средние века некоторые виды родимых пятен даже считались дьявольской меткой. Сегодня о патогенезе разных типов невусов известно достаточно много. Одни из них совершенно безопасны, а другие склонны к малигнизации (озлокачествлению). Кроме онкологических рисков родинки доставляют беспокойство, если распложены в складках кожи. А объемные образования на лице воспринимаются, как эстетический дефект.
Причины возникновения невусов
Гипотетически, все родимые пятна связывают с генетическими особенностями организма, которые не поддаются коррекции. Однако с точки зрения медицины невусы удобнее разделить на две группы – врожденные и приобретенные.
Врожденные родимые пятна
К этой группе относятся родинки, заложенные в период эмбрионального развития. Причиной их появления ученые считают внутриутробные нарушения биохимического перемещения меланобластов – клеток, дающих начало меланоцитам. К причинам миграционного сбоя клеток причисляют тератогенные факторы такие, как алкоголь, наркотики, облучение, лекарства. А также осложненную беременность, в частности:
- тяжелые формы аллергии у будущей мамы;
- угроза выкидыша;
- гестоз (поздний токсикоз).
По размеру врожденные невусы классифицируют, как мелкие до 1,5 см, средние до 10 мм, и крупные >10 см. Отдельно выделяют гигантские пигментации, которые полностью занимают какой-то участок тела, например, спину, живот, ягодицу. Примечательно, что у 90% новорожденных родинки незаметны. Они появляются постепенно на протяжении первых 4-5 лет жизни. 8% детей рождаются с родинками среднего размера, которые можно рассмотреть. И только у 2% младенцев регистрируют гигантский невус. При этом вероятность малигнизации больших родимых пятен в 5 раз выше, чем мелких образований.
Приобретенный невус
Возникновение новых родинок на протяжении жизни, в первую очередь, связывают с наследственностью. Невусные образования, которые есть у родителей в той или иной мере передаются детям. Вторым по значимости триггером к росту и распространению родинок по телу называют избыточную инсоляцию кожи. Причем, как при естественном загаре на солнце, так и при облучении УФ-лампами в солярии. В ответ на воздействие ультрафиолета возникают фотохимические реакции, влияющие на активность меланоцитов.
Важным фактором появления новых пигментных пятен разного размера и формы считают смену гормонального статуса. Сюда относят подростковый возраст и перинатальный период, а во время менопаузы невус чаще озлокачествляется.
Причинам перераспределения пигмента могут стать:
- воспалительные дерматологические заболевания;
- травматические повреждения кожного покрова;
- инфицирование папилломавирусом;
- болезни печени.
Нужно добавить, что конфигурация, оттенок и количество родинок на теле – величины непостоянные. На протяжении жизни невусы могут исчезать и появляться, увеличиваться в размерах, менять цвет и форму. А главное, перерождаться из доброкачественного образование в меланому – самую опасную форму рака кожи. Именно этот факт требует внимательного контроля над состоянием родимых пятен.
Виды родинок
Ка было отмечено, по патогенетическому признаку невусы бывают двух видов:
- Меланинсодержащие. Отличаются разнообразием размеров – от маленькой точечки до огромного пятна. Гаммой цветов – от светло-телесного до темно-коричневого. А также степенью возвышения над кожей – от абсолютно плоских пятнышек до сильновыпуклых папул.
- Сосудистые родинки или гемангиомы. Они не содержат пигмент меланин, а представляют собой доброкачественные изменения капилляров. Чаще всего, сосудистые образования возникают у новорожденных, вследствие эмбриональных нарушений развития кровеносных сосудов. Внешне они выглядят, как красные узелки или плоские пятна. Так называемый, детский «клубничный» невус с возрастом рассасывается самостоятельно. Гемангиома кожи у взрослого, как правило, возвышается над кожей в виде ярко-красной горошины. Более светлую окраску, имеет анемичное родимое пятно, образованное из-за недоразвития сосудов. Гемангиомы на открытых участках тела могут разрастаться, приобретая вид косметического дефекта. Что, в свою очередь, отражается на психоэмоциональном состоянии.
Отдельной разновидностью беспигментных образований являются небольшие по размеру сальные невусы. Как правило, они появляются на волосяной части головы по причине нарушения работы сальных желез.
По глубине расположения меланоцитарные родинки делят на три типа:
- эпидермальные – пигмент аккумулируется в эпидермисе (верхнем слое кожи);
- внутридермальные – пигментация затрагивает средний слой кожи – дерму, а иногда и нижний слой – гиподерму.
- пограничные, а по-другому смешанные – меланоциты накапливаются между эпидермисом и дермой.
Первые два вида родинок, в большинстве случаев, имеют форму горошин, иногда с бугристой поверхностью. Некоторые внутридермальные родинки могут отделяться от кожи, повисая на тонкой ножке. Пограничный невус чаще всего выглядит, как плоское пятно коричневого цвета с четкими контурами.
Другие категории невусов
Учитывая разнообразие пигментных образований, в отдельные категории выделены:
- Дермальный гало-невус, состоящий из двух клеток. Располагается, чаще всего, на туловище, характеризуется отсутствием контурной пигментации. Иначе говоря, родинку окружает полностью белая полоска кожи.
- Волосяной эпидермальный невус Беккера. Обычно, появляется у юношей в пубертатный период. Имеет неровные очертания, а также бугристую поверхность, покрытую волосами, может разрастаться до 10-20 см.
- Голубой, иначе синий невус Ядассона-Тиче. Выглядит, как небольшая гладкая бляшка, чуть возвышающая над кожей. На ощупь образование плотное, и никогда не покрывается волосами.
- Невусы Ота и Ита – схожие образования грязно-серого или черного цвета. В основном встречаются у представителей монголоидной расы.
- Линейный невус. Назван по внешнему виду – множеству крошечных узелков, выстроившихся в цепочку. Чаще всего возникает на руках и ногах. Может занимать 2-3 см, а также растягиваться по всей длине конечности.
- Папилломатозный (бородавчатый) невус. Характеризуется небольшими размерами, а также волнистой поверхностью, обычно покрытой волосами. Локализуется, в основном, на голове и шее.
- Фиброэпителиальная родинка. Мягкое, «повисшее» на тонкой ножке образование самых разных оттенков – от телесного до черно-фиолетового.
- Невус Дюбрея. Абсолютно плоское неравномерно окрашенное пятно, размером 2-5 см. На поверхности могут быть незначительные единичные выпуклости. В частности, в большинстве случаев, появляется у людей пожилого возраста.
Как правило, интенсивность невусных высыпаний приходится на активный период фертильного возраста. К старости количество родинок уменьшается, вплоть до полного исчезновения.
Опасные и безопасные родимые пятна
Малигнизация невусов оборачивается меланомой. В сравнении с плоскоклеточным и базальноклеточным раком кожи, это самый агрессивный вид опухоли. В частности, на меланому приходится до 1,5 % от всех злокачественных новообразований. При том в 70% случаев причиной развития кожного рака становятся переродившиеся родинки, а триггером – ультрафиолет. Под воздействием солнечных лучей, либо УФ-лампы солярия происходит мутация меланоцитов. Это приводит к образованию дефектов ДНК, сбою иммунного ответа, а также интенсивному размножению раковых клеток. Кроме того, меланома быстро метастазирует в близлежащие лимфоузлы, откуда метастазы попадают в лимфоток и кровоток. Таким образом, злокачественный процесс в скоростном режиме распространяется по организму. Спровоцировать раковую активность может не только ультрафиолет, но и любая травма потенциально опасного пигментного пятна.
В ходе многолетних исследований ученым удалось разделить родинки на меланомоопасные и меланомонеопасные. В результате, в первую группу вошли такие разновидности невуса, как:
- Ота и Ита;
- синий Ядассона-Тиче;
- Дюбрея;
- гигантский пигментный.
К безобидным образованиям отнесли гемангиомы, фиброэпителиальные, а также папилломатозные, внутридермальные пигментные родинки.
В частности, изначальная онкогенность невуса не обязательно должна «сработать». С меланомоопасными родимыми пятнами можно благополучно прожить всю жизнь, без рака. С другой стороны, высокий риск озлокачествления требует регулярного врачебного контроля над динамикой невуса. Иными словами, за сомнительными родинками нужно постоянно наблюдать, консультироваться у онколога, а также дерматолога. А при малейших подозрениях на малигнизацию – срочно бежать к врачу.
Признаки озлокачествления родинки
Конечно, для диагностики меланомы разработан целый комплекс исследований. Однако существуют симптомы, которые пусть и косвенно, но указывают на перерождение родинки. В частности, беспокойство должно вызвать:
- Асимметрия и «рваные края». Меланома, практически, никогда не бывает правильной формы с четкими ровными контурами.
- Неоднородный окрас, с превалированием темного цвета (вплоть до черного).
- «Расползание». Проявляя онкогенность меланомоопасные невусы увеличиваются в размерах, приподнимаются над кожей. Могут выглядеть, как бугорки, сферы, узелки, а также как грибы.
- Кровоточивость. Как правило, возникает на поздних стадиях меланомы
Важным признаком считается то, что на фоне внешних изменений раковая опухоль не проявляется соматическими симптомами. То есть не болит, не чешется, не влияет на температуру, а также общее самочувствие. Единственным признаком можно назвать увеличение, а также умеренную болезненность лимфоузлов, пораженных метастазами.
Диагностика – выявление опасных родимых пятен
Важность ранней диагностики меланомы неоценима. Поздно выявленный рак кожи, практически, не оставляет шансов на благополучный исход. Несмотря на современные методы лечения, 50% пациентов погибают в течение пяти лет. Потому, любой «сомнительный» невус необходимо показать дерматоонкологу. Разумеется, по внешнему виду родинки даже самый опытный врач не определит раковый процесс. Для постановки диагноза проводят:
- Сбор подробного анамнеза. Врачу нужно знать – когда появился невус (или он был с рождения), как он менялся по размеру, цвету, форме. А также, что стало причиной изменений, например, травма или некорректные попытки удалить новообразование. Кстати сказать, недобросовестные косметологи берутся избавить пациента от нежелательной родинки, без предварительной диагностики на рак. Что абсолютно недопустимо.
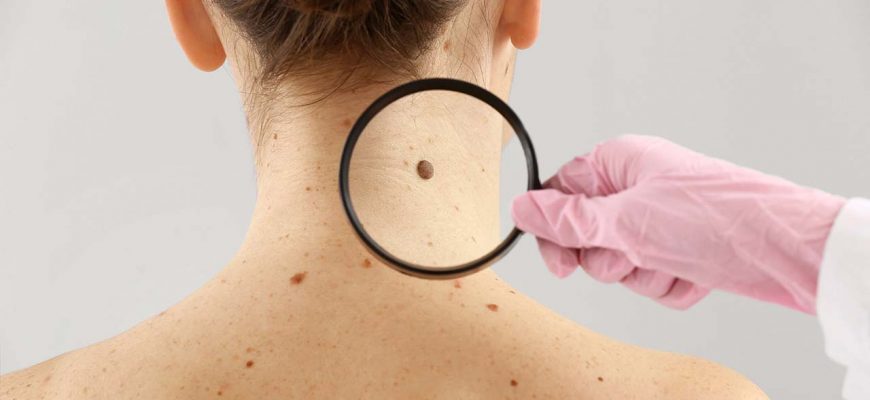
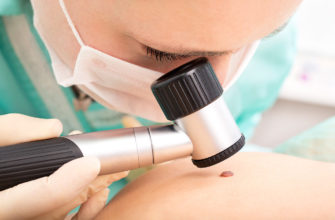
- Визуальный осмотр и дерматоскопия, либо видеодерматоскопия. Под многократным увеличением дерматоонколог оценивает все параметры родинки. А именно, конфигурацию, месторасположение, цвет, структуру поверхности, выраженность возвышения, размер, наличие кровяных вкраплений и др.
- Иммуногистохимический анализ крови на обнаружение мутаций в генах BRAF и CKIT (11,12).
Как правило, при подозрении на малигнизацию проводят цитологический анализ мазка-отпечатка, взятого с поверхности родимого пятна. Кстати, биопсия в диагностике применяется крайне редко. Процедура считается опасной, поскольку даже незначительная травма невуса повышает активность злокачественного процесса.
В современных клиниках применяют компьютерную диагностику. Специальная программа делает сравнительный анализ полученного изображения родинки с базой данных. В результате, определяют принадлежность невуса к той или иной группе.
Удаление родинок
Невус удаляют по эстетическим или медицинским показаниям. Важно знать, что при этом используют разные методы. Более того, передовые косметологические технологии ни в коем случае нельзя применять для избавления от меланомы.
Методы косметологического удаления:
- Криодеструкция, а проще говоря, разрушение жидким азотом. Под воздействием ультранизкой температуры невус отмирает, а на его месте формируется твердая корочка. В результате, со временем она отпадает, и поверхность кожи остается абсолютно «чистая».
- Радиохирургия. Для процедуры используют аппарат-сургитрон, а попросту, радионож, который одновременно иссекает невус, дезинфицирует и коагулирует ткани. В результате удаление происходит бесконтактным способом под воздействием радиоволны.
- Электрокоагуляция. В народе метод называют «выжигание электричеством». Высокочастотным током по диаметру обрабатывают невус, разрушая его термически. Мини-операцию выполняют под местной анестезией, поскольку применение тока болезненно для пациента.
- Лазерное выпаривание. Луч лазера проникает достаточно глубоко, и при этом не воздействует на интактные участки кожи. Как правило, выпаривание не оставляет шрамов и ожогов. Подходит, для удаления, практически любых доброкачественных невусов.
Медицинское удаление меланомы выполняют традиционным хирургическим способом. В частности, образование иссекают скальпелем, на всю толщину его прорастания, и с захватом прилежащих тканей. Если метастазы выявлены в периферических лимфатических узлах, они также подлежат резекции. Кроме хирургии, в лечении меланомы применяют лучевую терапию, химиотерапию, а также иммунотерапевтические лекарства, цитостатики.
Профилактика меланомы
Собственно говоря, профилактика заключается в предотвращении озлокачествления меланоопасных родинок. Для начала нужно выяснить, есть подобные образования на теле. Если риск развития меланомы присутствует, рекомендуется придерживаться правил нахождения на солнце. А именно:
- отказаться от загара в пик активности (с 11 до 17 часов);
- кроме того, по возможности, прикрывать невус от воздействия солнечных лучей;
- использовать солнцезащитные кремы, спреи с индексом SPF не менее 30;
- а также исключить посещение солярия.
Еще один важный момент – регулярное посещение профильного врача для контроля неблагонадежной родинки.