Наверное, каждый человек в том или ином контексте сталкивался с таким заболеванием, которое в простонародье принято называть «косточка» или «шишка» на большом пальце ноги: кто-то покупал своей бабушке обувь на 2 размера больше, чем нужно, потому что «косточка» не позволяет ей носить нормальную; кто-то сам мучился от боли в конце дня и проводил несколько дней в магазинах в поисках обуви помягче и пошире; кто-то стеснялся ходить на работу, поскольку деформация уже была заметна невооруженным глазом. Впервые симптомы этой болезни были описаны в 1769 году. О том, что же это вальгусная деформация и как с ней бороться, нам рассказал Булат Асаутаевич Алишев, врач-ортопед, травматолог, хирург медицинского центра «Medical Park».
- ЭЗ: Булат Асаутаевич, расскажите, пожалуйста, подробнее что такое вальгусная деформация.
- ЭЗ: Определите, пожалуйста, факторы риска развития вальгусной деформации.
- ЭЗ: Какие же профилактические меры вы можете порекомендовать нашим читателям?
- ЭЗ: Если человек все-таки распознает у себя признаки данного заболевания, что ему стоит делать в первую очередь: пробовать лечиться народными методами, которыми пестрит интернет, или незамедлительно идти к врачу?
- ЭЗ: Если развитие заболевания имеет раннюю стадию или пациент отказывается от операции по какой-либо причине, предлагается ли ему консервативное лечение?
- ЭЗ: Какая стадия заболевания является абсолютным показанием к хирургическому вмешательству, а на какой можно ограничиться консервативным лечением?
- ЭЗ: Есть ли противопоказания к проведению операции, и какие осложнения после хирургического вмешательства встречались в Вашей практике?
- ЭЗ: Очень многих интересует вопрос, избавит ли операция от этого недуга навсегда, или есть вероятность снова попасть на прием к ортопеду с этой же проблемой.
ЭЗ: Булат Асаутаевич, расскажите, пожалуйста, подробнее что такое вальгусная деформация.
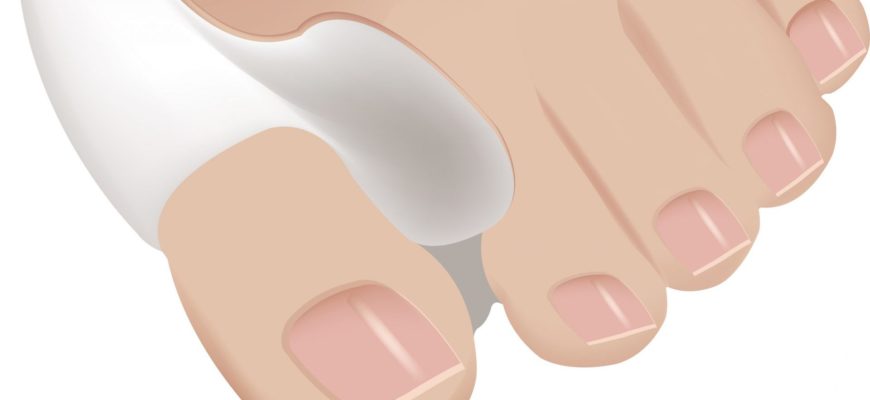
– Название этого заболевания состоит из двух слов: «халюкс» (от лат. Hallux – большой палец стопы) и «вальгус» (с лат. отклонение кнаружи, искривление). Вальгусная деформация развивается в первую очередь по причине нарушения оси стопы, т. е. первая плюсневая кость отклоняется во внутреннюю сторону, основная фаланга и весь первый палец отклоняются наружу. Первый плюснефаланговый сустав начинает выпирать. Это начальная стадия заболевания.
В последующем от давления обуви в области головки первой плюсневой кости образуется так называемая шишка, или косточка – это костно-хрящевой экзостоз. Причиной подобной деформации является поперечное плоскостопие, т. е. стопа распластывается, плюсневые кости веерообразно расходятся, и возникает вальгусное искривление первого пальца. Чем больше угол отклонения большого пальца, тем сильнее он давит на второй палец, который по этой причине сгибается и деформируется. Такая деформация носит название молоткообразная деформация второго пальца стопы.
Разделяют три стадии заболевания: при первой стадии угол наклона первого пальца составляет менее 22 градусов, при второй стадии – до 32 градусов, при третьей стадии – более 32 градусов. Патологии подвержены преимущественно женщины из-за слабости костной и соединительной тканей, а также из-за любви к обуви на высоких и неустойчивых каблуках. Чаще на прием с этой проблемой приходят люди старше 30–40 лет, но иногда встречаются и совсем молодые.
ЭЗ: Определите, пожалуйста, факторы риска развития вальгусной деформации.
– Большое значение имеет генетическая предрасположенность – заболевание передается по женской линии. Если у матери и бабушки данная деформация имеет место, то дочь находится в группе риска. К таким детям нужно относиться более внимательно, предпринимать профилактические меры против развития вальгусной деформации. Также к факторам риска относятся плоскостопие, избыточный вес, остеопороз, ношение неправильной обуви. Под неправильной обувью я подразумеваю узкую, тесную обувь не по размеру, обувь на очень высоком каблуке или же напротив – совсем без каблука.
ЭЗ: Какие же профилактические меры вы можете порекомендовать нашим читателям?
– В первую очередь, это, конечно же, выбор удобной, подходящей по размеру обуви, которая не сковывает ногу. Обувь на очень высоком каблуке, которую так любят девушки, лучше надевать, как говорится, по праздникам. Но злоупотреблять ношением обуви только на плоской подошве, совсем без каблука, тоже неправильно. Желательно чередовать обувь с каблуком и без него, а предпочтительнее всего носить устойчивую обувь на каблуке средней высоты.
ЭЗ: Если человек все-таки распознает у себя признаки данного заболевания, что ему стоит делать в первую очередь: пробовать лечиться народными методами, которыми пестрит интернет, или незамедлительно идти к врачу?
– Все, что советуют «мудрецы» на страницах интернета, все народные методы могут лишь на какое-то время уменьшить болевые ощущения, но никак не замедлить или остановить процесс прогрессирования заболевания. Конечно, очень важно обратиться к ортопеду и вовремя начать адекватное лечение, ведь отсутствие лечения может привести к развитию осложнений, таких как хронический бурсит и др. В свою очередь ортопед должен дифференцировать вальгусную стопу от артрита, подагры и деформирующего артроза. Диагностика заболевания проводится при помощи рентгенографии, компьютерной плантографии и компьютерной подометрии. После постановки диагноза, в зависимости от стадии заболевания, пациенту предлагается лечение.
ЭЗ: Если развитие заболевания имеет раннюю стадию или пациент отказывается от операции по какой-либо причине, предлагается ли ему консервативное лечение?
– Да, действительно, очень часто пациенты боятся идти на операцию, или болезнь не причиняет им весомого дискомфорта и неприятностей, и они просят назначить им консервативное лечение. В этом случае больной должен знать, что лечение будет длительным и потребует терпения и усилий с его стороны. Терапия включает в себя ортопедический режим, т.е. ношение рациональной обуви, правильных ортопедических стелек; комплекс лечебной физкультуры; массаж; физиотерапию; исключение повышенных статических нагрузок на стопы, медикаментозное лечение для уменьшения воспалительного процесса и боли.
ЭЗ: Какая стадия заболевания является абсолютным показанием к хирургическому вмешательству, а на какой можно ограничиться консервативным лечением?
– При вальгусной деформации показания к операции относительные, то есть даже при наличии выраженной деформации больному предоставляется право выбора. Ведь это не аппендицит, не кровотечение, когда операция неизбежна. В нашем случае мы можем порекомендовать больному хирургическое вмешательство, а соглашаться на операцию или нет, решает он сам. Если из-за вальгусной деформации страдает качество жизни пациента, то в большинстве случаев больной соглашается на хирургическое вмешательство. При первой стадии заболевания иногда, в редких случаях, достаточно вмешательства на мягких тканях стопы с пластикой сухожилий. Вторая и третья стадии – явные показания для проведения операции с вмешательством в костную структуру.
Сегодня существует множество методов хирургического вмешательства при данной деформации. Простейшей операцией является удаление костно-хрящевого экзостоза, но это не решает проблему. Сейчас многие наши больные отправляются в Китай, где им делают операцию именно этим способом. Пациенты довольны простотой операции и скоростью реабилитации, не зная при этом, что после такого лечения деформация будет прогрессировать, ведь ее причина не устранена. Прежде всего необходимо устранить изменения оси распределения нагрузки на стопу, после чего удалять выраженный экзостоз.
ЭЗ: Есть ли противопоказания к проведению операции, и какие осложнения после хирургического вмешательства встречались в Вашей практике?
– Специфических противопоказаний к проведению операции нет, операция противопоказана лишь в острый период какого-либо заболевания, при сахарном диабете с высоким уровнем сахара и нарушением кровообращения в нижних конечностях, или при тяжелом течении сердечно-сосудистых заболеваний. Процент осложнений невелик. Как правило, если операция проведена технически правильно и пациент выполняет все послеоперационные предписания врача, осложнений не возникает.
Сегодня в мире применяется более 100 видов хирургических вмешательств при вальгусной деформации первого пальца стопы. Выбор метода делается индивидуально и зависит от степени деформации переднего отдела стопы и от желаний пациента. Постоперационный период реабилитации недолгий: если раньше после операции нужно было накладывать гипсовые лонгеты на 1–1,5 мес., то сейчас этого не требуется, и пациент достаточно быстро возвращается к обычной жизни.
В ходе операции в ряде случаев мы применяем специальные металлоконструкции – винты с резьбой на шляпке, которые полностью погружаются в кость и могут оставаться там практически всю жизнь, фиксируя стопу в правильном положении. Винты достаточно хорошо закреплены в кости, поэтому нет необходимости запрещать пациенту вставать через 1–2 дня после операции. Но при этом следует носить специальную обувь, которая перераспределяет основную нагрузку на пятку. В ортопедической обуви мы рекомендуем ходить до сращения искусственного перелома, сделанного во время операции (остеотомия). Для этого требуется 1–1,5 мес., после чего пациент может носить обычную обувь, но при условии использования межпальцевых гелиевых вкладышей. Полная спортивная нагрузка разрешается через полгода после операции, когда пациент уже уверенно ступает на ногу.
ЭЗ: Очень многих интересует вопрос, избавит ли операция от этого недуга навсегда, или есть вероятность снова попасть на прием к ортопеду с этой же проблемой.
– При правильно проведенной операции, адекватном послеоперационном периоде и точном соблюдении пациентом всех назначений врача вероятность рецидива нулевая. Так что если человек устал от боли и постоянных неудобств, мы советуем ему не заниматься самолечением, а обращаться к специалисту за помощью.